Volgens medische statistieken is acute rugpijn de tweede meest voorkomende oorzaak van invaliditeit. Minstens 80% van de mensen heeft er minstens één keer last van gehad. Ze kunnen sporadisch voorkomen of worden waargenomen tijdens exacerbaties van spinale aandoeningen. Maar in elk geval vereist acute en chronische rugpijn een competente behandeling en gerichte actie op de oorzaken van hun optreden.
Acute rugpijn: oorzaken
Acute pijn is er een die minder dan 6 weken aanhoudt. Voor de meesten verdwijnt het binnen 2 weken. Hoewel het in eerste instantie onmogelijk is om te voorspellen hoe lang het zal duren. Niettemin worden in bijna de helft van de gevallen soortgelijke of ernstigere aanvallen in de toekomst herhaald en leiden tot chronische pijn.
Acute pijn kan van verschillende intensiteit zijn, dof, branderig, enz. Soms straalt het uit naar de armen, benen, billen. De zogenaamde rugpijn treedt vaak op na onderkoeling, overmatige lichamelijke inspanning en als gevolg van verstuikingen. Er kunnen verschillende dagen verstrijken tussen de impact van de traumatische factor en de directe manifestatie van het pijnsyndroom, en het zal zich manifesteren onder invloed van een lichte fysieke inspanning, bijvoorbeeld een neiging.
Ze kunnen ook het gevolg zijn van rugletsel of de eerste manifestatie van spinale aandoeningen, waaronder:
- osteochondrose;
- tussenwervelschijf hernia;
- spondyloartrose;
- spinale stenose, enz.
Verhoog de kans op rugklachten:
- frequente stress;
- regelmatige verhoogde fysieke activiteit;
- overgewicht;
- vaak en langdurig staan.
Naast ernstig rugklachten kunnen hoofdpijn, een branderig gevoel in de benen en duizeligheid aanwezig zijn. Al deze symptomen moeten op de afspraak aan de arts worden gemeld.
Ongeacht welke anatomische structuur het eerst werd beschadigd, dit brengt een hele reeks opeenvolgende veranderingen met zich mee die het ongemak vergroten. Aanvankelijk worden ontstekingsfactoren gevormd in de laesie, waardoor zwelling en irriterende zenuwvezels ontstaan. Als reactie hierop treden vaak spierspasmen op, die de situatie verder verergeren en circulatiestoornissen in het getroffen gebied veroorzaken. Dit leidt tot een afname van de hoeveelheid voedingsstoffen en zuurstof die de laesiefocus binnendringen, evenals het vasthouden van metabolische producten daarin.
Behandeling van acute rugpijn
Om de pijn te verzachten, gaat u op uw rug op een hard oppervlak liggen. Hierdoor kunnen uw rugspieren ontspannen en wordt de belasting van uw wervelkolom verlicht. Om het effect te versterken, kunnen orthopedische kussens onder de knieën en onder het hoofd worden geplaatst, maar het is belangrijk om doorzakken in de onderrug te voorkomen. Bij ernstige pijn is een kortdurende inname van geneesmiddelen van de NSAID-groep toegestaan. Neem in de toekomst contact op met een neuroloog of spinale chirurg om de oorzaak van het pijnsyndroom te achterhalen.
Zo snel mogelijk moet u een arts bezoeken als er binnen een week geen verbetering is, een herhaling van een aanval of bestraling van pijn in de voeten of knieën, een verstoorde plassen en ontlasting. Om bestaande aandoeningen te diagnosticeren, worden patiënten getoond:
- MRI;
- CT;
- röntgenfoto;
- biochemische bloedtest;
- UAC.
Op basis van de resultaten van het onderzoek en de kenmerken van de symptomen stelt de arts een diagnose en ontwikkelt hij behandeltactieken. In het geval van acute pijn die een persoon zijn werkcapaciteit berooft, kan hem worden aangeboden om een spinale blokkade uit te voeren, die de pijn binnen enkele minuten verlicht.
Nadat het ongemak is verdwenen, is het belangrijk om niet in bed te blijven hangen. Matige fysieke activiteit, aangevuld met speciale oefeningen in medische gymnastiek, is de beste preventie van herhaling van dergelijke aanvallen in de toekomst.
Als u naar het ziekenhuis gaat, krijgt u zeker een hoogwaardige behandeling van het pijnsyndroom en de oorzaken ervan. Specialisten zullen de meest effectieve behandelingstactieken kunnen ontwikkelen en snel pijn kunnen verlichten met behulp van een goed gemaakte, betaalbare blokkade.
Chronische rugpijn: oorzaken
Mensen hebben net zo vaak last van chronische rugpijn. Ze kunnen verergeren en veranderen in een aanval van acute pijn, waardoor een persoon volledig van het gebruikelijke ritme wordt uitgeschakeld. Meestal zijn ze een gevolg van:
- Sedentaire levensstijl, wat leidt tot een verzwakking van het spierkorset. Dit veroorzaakt een toename van de belasting van de wervelkolom en compressie van de wervels. Het resultaat is osteochondrose, uitsteeksel van tussenwervelschijven en hernia tussenwervelschijven, spondyloartrose.
- Houdingsstoornissen. Langdurig behoud van elke positie van het lichaam, waarin de natuurlijke rondingen van de wervelkolom worden verstoord, veroorzaakt de kromming en de ontwikkeling van scoliose of kyfose. Dit brengt degeneratieve veranderingen in de tussenwervelschijven met zich mee, herverdeling van de belasting van de spieren en beknelling van de zenuwwortels.
- Verzwakking van de buikspieren. Omdat ze de interne organen ondersteunen en de wervelkolom gedeeltelijk ontlasten, neemt de belasting van de onderrug toe wanneer ze zwak zijn, wat de lordose verhoogt en chronische pijn veroorzaakt. Naast een zittende levensstijl kan verzwakking van de buikspieren het gevolg zijn van zwangerschap of obesitas.
- Leeftijd verandert. Door de jaren heen raken de tussenwervelschijven geleidelijk uitgedroogd, waardoor hun elasticiteit, sterkte en grootte afnemen. De annulus fibrosus rond de geleiachtige nucleus pulposus droogt uit en wordt kwetsbaarder. Belastingen veroorzaken de vorming van scheuren erin, wat leidt tot de vorming van uitsteeksels en hernia's. Het resulterende uitsteeksel kan dicht bij elkaar liggende bloedvaten, zenuwwortels en ruggenmerg samendrukken, wat het optreden van pijnsyndroom veroorzaakt.
Chronische rugpijnziekten zijn onder meer:
- osteochondrose;
- spondyloartrose;
- osteoporose;
- tussenwervelschijf hernia;
- facetsyndroom;
- spondylitis ankylopoetica;
- spondylolisthesis;
- reumatoïde artritis;
- intercostale neuralgie;
- oncologische ziekten en andere.
Een veel voorkomende oorzaak van chronische pijn is verslechtering van de facetgewrichten. Het kraakbeen dat zich daarin bevindt, kan ook dunner worden onder overmatige belasting van de wervelkolom. Als gevolg hiervan houden ze bij het bewegen op om een schokabsorberende functie uit te oefenen, wat wrijving van botfragmenten en de ontwikkeling van ontstekingen veroorzaakt.
Behandeling van rugpijn
Behandelingstactieken worden ontwikkeld op basis van welke stoornissen werden ontdekt tijdens diagnostische onderzoeken. Wanneer spinale ziekten worden ontdekt, wordt aanvankelijk conservatieve therapie voorgeschreven, waaronder:
- medicamenteuze behandeling;
- fysiotherapie;
- massage;
- oefentherapie.
Conservatieve therapie
Een holistische, geïndividualiseerde benadering is belangrijk bij het behandelen van rugpijn. Afhankelijk van de oorzaak van hun optreden, krijgen patiënten een aantal medicijnen voorgeschreven, in het bijzonder:
- NSAID's - geneesmiddelen in deze groep hebben ontstekingsremmende en pijnstillende effecten, maar bij langdurig gebruik hebben ze een negatieve invloed op de toestand van het spijsverteringskanaal;
- corticosteroïden - geneesmiddelen met uitgesproken ontstekingsremmende eigenschappen, voorgeschreven in matige tot ernstige gevallen;
- spierverslappers - helpen bij het elimineren van verhoogde spierspanning en spasmen;
- antidepressiva - helpen bij het elimineren van psychisch ongemak, wat vaak de effectiviteit van conservatieve therapie vermindert;
- topische middelen - zalven of gels die ontstekingsremmende, verwarmende of verkoelende componenten bevatten, kunnen de ernst van pijn helpen verminderen en veroorzaken praktisch geen bijwerkingen;
- chondroprotectors - preparaten die glucosamine en chondroïtine bevatten, hebben een gunstig effect op de conditie van het kraakbeenweefsel, verhogen de elasticiteit en helpen de normale dikte te herstellen.
In milde gevallen is orale medicatie voldoende. Maar in meer complexe situaties kunnen intra-articulaire injecties aan patiënten worden voorgeschreven. In het geval van hevige pijn, wordt aanbevolen om blokkades eenmalig of in zijn geheel uit te voeren, die maximaal 10 procedures kan omvatten.
Om de effectiviteit van medicamenteuze therapie te verbeteren, krijgen patiënten massagesessies en fysiotherapie voorgeschreven. Het juiste effect op de rugspieren helpt de bloed- en lymfestroom te activeren, metabolische processen te verbeteren en spierspasmen te elimineren. Manuele therapie is zeer effectief bij misvormingen van de wervelkolom, vooral scoliose 1-2 graden. Regelmatige sessies helpen de normale positie van de wervelkolom te herstellen en de druk op de inwendige organen te verlichten.
Als onderdeel van fysiotherapie krijgen patiënten sessies toegewezen:
- UHF;
- magnetische therapie;
- Bernard stromingen;
- lasertherapie;
- elektroforese;
- UFO;
- balneologische behandeling.
Als het binnen zes maanden niet mogelijk is om de aandoening te verbeteren of als er een risico op complicaties bestaat, kan aan patiënten een chirurgische behandeling van bestaande ziekten worden aangeboden.
Chirurgische behandeling
Moderne methoden van chirurgische ingreep onderscheiden zich door een hoog niveau van efficiëntie en veiligheid. Ze stellen u in staat om de pathologische oorzaak van de ontwikkeling van pijnsyndroom snel te elimineren en vereisen vaak geen ziekenhuisopname. Maar de meeste minimaal invasieve en microchirurgische methoden kunnen alleen worden toegepast wanneer patiënten verwijzen naar ruggengraatchirurgen in de vroege stadia van de ziekte.
De indicaties voor chirurgische behandeling zijn:
- progressieve hernia tussenwervelschijven;
- spinale stenose;
- afgezonderde hernia;
- wervelfracturen;
- graad 3-4 scoliose;
- ernstige vormen van spondyloartrose;
- compressie van het ruggenmerg of zijn zenuwwortels;
- hemangiomen van de wervellichamen;
- instabiliteit van individuele segmenten van de wervelkolom;
- cauda equina syndroom.
De chirurg bepaalt het type operatie op basis van de ernst van de toestand van de patiënt. Met dezelfde diagnose kan chirurgische behandeling op verschillende manieren worden uitgevoerd, die verschillen in de mate van invasiviteit, effectiviteit, duur van revalidatie en kosten.
Recentelijk zijn minimaal invasieve methoden van chirurgische behandeling erg populair. Met hun hulp wordt de behandeling van tussenwerveluitsteeksels, hernia's van tussenwervelschijven, hemangiomen en een aantal andere ziekten uitgevoerd. Minimaal invasieve chirurgie duurt niet meer dan een uur en na voltooiing kan de patiënt vrijwel onmiddellijk lopen en de kliniek op dezelfde of de volgende dag verlaten.
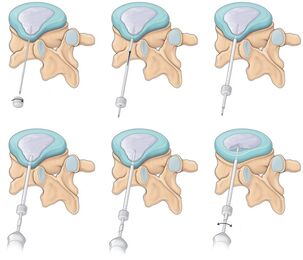
De grote voordelen van de methode zijn een goed cosmetisch effect (in de meeste gevallen worden alle noodzakelijke chirurgische instrumenten ingebracht via punctiepuncties van zachte weefsels), gemak van revalidatie en een betaalbare prijs. In het geval van tussenwervelhernia's kan alleen koude plasma-nucleoplastiek of hydroplastiek (hydrodiscectomie) als een meer veelbelovende methode worden beschouwd.
In situaties waarin microchirurgische technieken niet kunnen worden toegepast, voeren chirurgen open operaties uit. Tijdens hen is het mogelijk om pathologisch veranderde formaties volledig te verwijderen, ernstige misvormingen van de wervelkolom uit te vlakken, onherstelbare structuren te vervangen door implantaten en een normale werking van de wervelkolom te bereiken door metalen titaniumstructuren te monteren.
Moderne wervelkolomoperaties kunnen bijna elk rugprobleem behandelen. De nieuwste methoden voor chirurgische behandeling van aandoeningen van de wervelkolom zijn in veel instellingen beschikbaar. Een team van artsen met verschillende profielen zal u helpen om zo snel mogelijk van acute of ondraaglijke chronische rugpijn af te komen.
Preventie van rugpijn
Nadat de aanval voorbij is en de pijn dof is, wordt aanbevolen om een tweede episode te vermijden:
- til geen te zware voorwerpen op;
- buig niet voorover;
- loop meer;
- geef zware lichamelijke arbeid op; Neem regelmatig een pauze om op te warmen wanneer u
- zit.


































